Stenosi carotidea: cos’è, cause, sintomi, cure
Come tutte le altre arterie del corpo, anche le carotidi possono ammalarsi di aterosclerosi e restringersi. Il rischio è che un frammento della placca si stacchi e migri verso il cervello, causando un ictus
“Nel collo, ho le arterie che si chiudono”. A tutti sarà capitato almeno una volta nella vita di sentire un amico o un conoscente che lamentava questo problema. «In gergo medico si parla di stenosi carotidea, perché la “chiusura” riguarda le arterie carotidi, quei due grossi vasi sanguigni situati ai lati del collo che si occupano di portare il sangue al cervello», spiega il dottor Roberto Nerla, cardiologo interventista al Maria Cecilia Hospital di Cotignola, Ravenna.
«Come tutte le altre arterie, anche le carotidi possono ammalarsi di aterosclerosi, una patologia vascolare cronica e progressiva causata da diversi fattori di rischio, come il fumo di sigaretta, l’ipercolesterolemia, la sedentarietà e una dieta poco sana, caratterizzata da grandi quantità di grassi saturi».
Perché le carotidi si “chiudono”
In genere, la stenosi carotidea è un processo cronico, lento e graduale, che parte con un semplice ispessimento della parete vascolare. «A quel punto, cominciano ad accumularsi dei depositi di colesterolo che, nel tempo, iniziano a “sporgere” all’interno dei vasi e ne riducono il calibro, ostacolando il deflusso di sangue verso il cervello», descrive il dottor Nerla.
Quali sono i pericoli? Quando la placca supera il 75 per cento di diametro del vaso, aumenta il rischio che questa possa rompersi: «I frammenti possono staccarsi, migrare verso il cervello, occludere dei territori vascolari e determinare una sofferenza ischemica, che prende il nome di ictus».
Talvolta, però, le placche sono pericolose sin dall’inizio, anche se la stenosi non raggiunge ancora il 75 per cento. «È il caso delle cosiddette placche ulcerate: al loro interno, presentano dei fenomeni micro-emorragici o infiammatori particolarmente spiccati, che le rendono più friabili e soggette alla rottura. Ecco perché, oltre a stimare l’entità del restringimento vascolare, è importante distinguere anche il tipo di placca», evidenzia l’esperto.
Quali sono i sintomi della stenosi carotidea
Si pensa, erroneamente, che il restringimento delle arterie carotidi possa determinare una scarsa ossigenazione cerebrale. «In realtà, esistono dei meccanismi di compensazione intracranici che fronteggiano il problema, per cui l’unico rischio reale è quello di ictus», tiene a precisare l’esperto.
Solo in situazioni particolari, quando c’è una malattia diffusa che non coinvolge solamente le carotidi ma anche altre arterie che portano il sangue al cervello, si possono verificare delle ipoperfusioni transitorie, spesso associate con il sintomo delle vertigini.
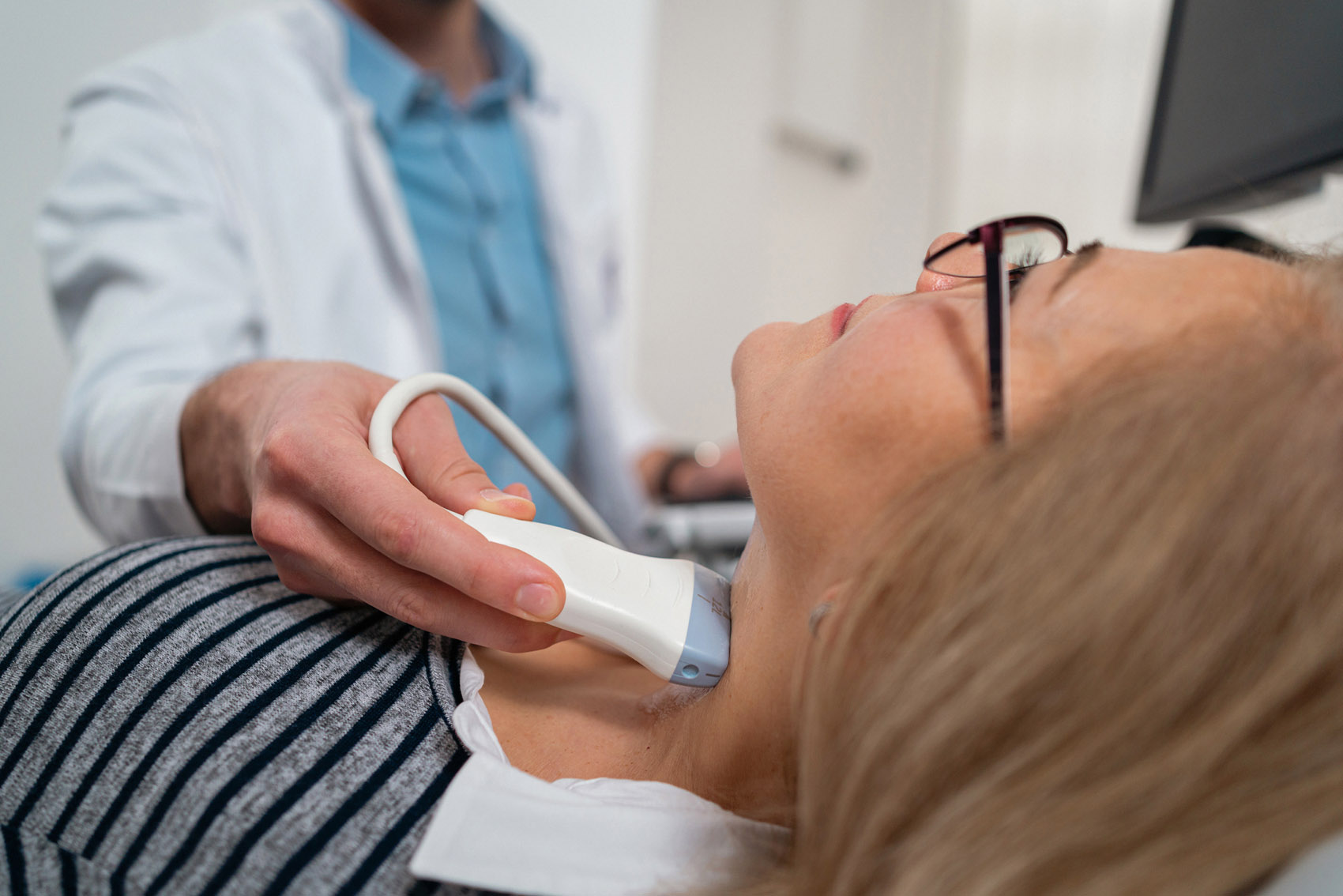
Come si arriva alla diagnosi della stenosi carotidea
Rispetto ad altre arterie del corpo, le carotidi hanno il vantaggio di essere facilmente investigabili con l’ecocolordoppler, perché seguono un decorso piuttosto superficiale a livello del collo.
«Questa indagine, non invasiva e indolore, consente di stimare l’entità del restringimento, il tipo di placca e una serie di altri parametri correlati al rischio di embolizzazione. È il caso della velocità di accelerazione del sangue: più questo accelera quando si trova in prossimità di una placca aterosclerotica, maggiore è il rischio che la placca possa determinare un evento cerebrale», sottolinea il dottor Nerla.
L’ecocolordoppler dei tronchi sovraortici (detto anche delle carotidi) è consigliabile dopo i 50 anni, ma in presenza di importanti fattori di rischio – come l’ipercolesterolemia familiare – va anticipato già dopo i 40 anni. «Peraltro, questo stesso esame permette di stimare il rischio cardiovascolare globale, perché la presenza di placche a livello carotideo è un indice prognostico negativo anche per gli eventi a livello coronarico. In genere, infatti, le placche aterosclerotiche sono quasi sempre ubiquitarie, cioè a carico di più distretti dell’organismo».
Stenosi carotidea, quali sono i farmaci utili
Se l’entità della stenosi non supera il 75 per cento, la terapia è solamente medica. «Occorre un trattamento ipocolesterolemizzante aggressivo con statine ad alta intensità, a cui talvolta si possono associare farmaci di nuova generazione, come l’ezetimibe, oppure anticorpi monoclonali da somministrare in ospedale a chi ha già avuto eventi cardiovascolari ed è considerato a rischio molto alto», racconta il dottor Nerla.
Accanto, c’è la correzione dei fattori di rischio, quindi la disassuefazione dal fumo di sigaretta, l’abbassamento della pressione arteriosa e il controllo della glicemia nel sangue. «Sopra il 50 per cento di stenosi, inoltre, può essere indicato anche un eventuale trattamento antiaggregante per scongiurare una trombosi a livello della carotide», aggiunge l’esperto.
Quando serve la chirurgia
«Se la placca supera il 75-80 per cento, si valuta il ricorso alla chirurgia. Accanto a quella tradizionale, che prevede un’incisione al livello del collo e la pulizia della carotide mediante l’asportazione della placca, oggi è disponibile una procedura percutanea di angioplastica: in questo caso, il paziente rimane sveglio, in anestesia locale, e viene inserita una sottile cannula all’altezza dell’inguine, nell’arteria femorale, oppure a livello del braccio, nell’arteria radiale», spiega il dottor Nerla. Questo consente il posizionamento di uno stent, ovvero di una rete metallica, all’interno della carotide malata con lo scopo di “intrappolare” la placca per evitarne il rischio di embolizzazione nei territori cerebrali.
«La procedura viene generalmente eseguita con un’ulteriore precauzione, fornita dall’impiego di un dispositivo di protezione cerebrale che serve a “catturare” l’eventuale materiale che dovesse formarsi durante l’intervento, evitando che migri verso il cervello», conclude l’esperto.
Fai la tua domanda ai nostri esperti